Ветрянка (ветряная оспа) — инфекционное вирусное заболевание, характеризуется пузырьковой сыпью на коже, зудом и повышением температуры. В настоящее время является самым распространенным заболеванием. Развивается как у детей, так и у взрослых, которые не болели ветрянкой в детском возрасте.
97–98% всего населения земного шара являются носителями вируса, не подозревая об этом. Потенциальный возбудитель инфекции сохраняется в организме в «спящем» (латентном) состоянии. Лишь при определенных обстоятельствах и внешних воздействиях он активируется и начинает активно функционировать, вызывая определенную клиническую симптоматику. Ветрянка опасна своими осложнениями. Согласно МКБ–10 шифруется кодом B01.9.
Возбудитель
Возбудителем ветряной оспы является Varicella Zoster 3 типа. Это вирус, который быстро поражает человека любого возраста, но в первую очередь — детей. При первичном попадании его в организм возникает ветряная оспа. Дети и взрослые, не переболевшие ранее этой инфекцией, заражаются, общаясь с больным человеком. У людей, которые уже перенесли ветрянку, развивается опоясывающий герпес. В основном это происходит в старшей возрастной категории — после 50 лет. Согласно многочисленным исследованиям, опоясывающий лишай является рецидивом болезни ветрянки у носителей.
Вирус ветрянки варицелла зостер обладает высокой степенью контагиозности (заразности). Заражение ребенка, который не болел ветряной оспой, произойдет при общении с пациентом с опоясывающим лишаем или ветряной оспой. Он заболеет в 100% случаев.
Пути передачи и инкубационный период
Основной путь передачи varicella zoster virus — воздушно-капельный, механизм передачи — аэрозольный. Это объясняется локализацией возбудителя преимущественно в слизистых дыхательного тракта. Передается от человека к человеку.
Источник:
- больной ветрянкой или опоясывающим лишаем;
- скрытый носитель вируса.
Инфекционный агент выделяется в окружающую среду со слюной или слизью при разговоре, кашле или чихании. С током воздуха распространяется на расстояние 20 м в соседние комнаты, а через вентиляционные отверстия — на другие этажи.
Существуют другие пути передачи:
- контактный;
- бытовой;
- вертикальный (через околоплодные воды от матери ребенку).
Они менее актуальны в связи с неустойчивостью возбудителя во внешней среде.
В основном болеют дети дошкольного возраста, от 3 до 6 лет, посещающие ясли и детсады. Заболеваемость среди них в 5 раз выше, чем у неорганизованных дошкольников.
Новорожденные и младенцы первых месяцев, находящиеся на грудном вскармливании, получают с молоком матери антитела к инфекции. В связи с этим дети до 1 года крайне редко заражаются ветряной оспой. Если мать не болела ветрянкой, в ее организме отсутствуют антитела. В таких случаях ребенок не защищен от вируса и при непосредственном общении или контакте с больным или носителем инфекции всегда заразится.
По разным источникам, к 14–15 годам переносят ветрянку от 70 до 90% населения. Частота заболевания среди мужчин и женщин одинакова. У переболевшего человека остается стойкий иммунитет, поэтому повторные случаи болезни — крайне редки.
Большинство случаев болезни регистрируются в холодное время года, летом — редко.
Инкубационный (скрытый, бессимптомный) период длится от 1 до 3 недель, в среднем 14 дней. После попадания вируса ветряной оспы в организм он проникает в лимфоузлы, где происходит первичная виремия (распространение в организме). Примерно на 4–6 день после заражения проникает в печень, селезенку. На 9-е сутки вирус попадает в клетки слизистых оболочек и кожи, где позднее и появляются первые высыпания при ветрянке — классическая везикулярная сыпь (пузырьки с жидкостью, содержащей вирус).
За 1–2 дня до появления сыпи (продромальный период) вирус уже находится на слизистых дыхательных путей. С этого момента ребенок (или взрослый) представляют опасность для окружающих и остается таким до образования корочек на месте пузырьков. Время периода предвестников перед появлением сыпи — самое опасное: человек не подозревает о том, что он болен. Основной источник возбудителя — слизь из носоглотки.
Формы и симптомы ветрянки у детей

От того, как выглядит ветрянка, и в зависимости от ее клинических проявлений различают несколько степеней тяжести болезни:
- легкая;
- средней тяжести;
- тяжелая.
По форме течения ветряная оспа у детей и взрослых классифицируется как:
- типичная;
- атипичная.
Проявление ветрянки легкой степени тяжести проявляется редкой мелкой сыпью на теле. Она сопровождается незначительным зудом, подсыпанием папул и везикул в течение 3 дней. Температура повышается однократно, не выше 380 С. Ребенок может посещать садик или школу уже через 7–10 дней, в такие же сроки взрослый приступает к работе.
Среднетяжелое течение характеризуется:
- повышением температуры выше 380С;
- интоксикацией (тошнотой, резкой слабостью, потливостью);
- новыми подсыпаниями на протяжении 5 дней;
- сильным зудом.
Проходит ветрянка у детей и улучшается состояние после прекращения новых высыпаний.
Тяжелое течение протекает с резким повышением температуры тела до 400С, сопровождающейся выраженной интоксикацией. Образование сыпи при ветрянке по дням превышает аналогичные сроки при легком и среднетяжелом течении и продолжается 10–12 суток.
Помимо выраженной интоксикации, пациента беспокоит интенсивный зуд в местах высыпаний. Это характерно для взрослых и подростков. У маленьких детей болезнь с такой клинической картиной протекает исключительно редко.
Стадии ветрянки соответствуют этапам жизнедеятельности и распространения вируса в организме начиная с момента проникновения его в организм.
Первые признаки типичной ветрянки у детей соответствуют продромальному периоду, который продолжается от нескольких часов до 1–2 дней. Распознать ветрянку у ребенка на этой стадии невозможно, поскольку симптомы неспецифичны, проявляются неярко.
Наблюдается:
- субфебрильная температура (37,1–37,50 С);
- общее недомогание;
- слабость;
- утомляемость;
- плаксивость и раздражительность;
- снижение аппетита;
- нарушения сна.
Ветрянка на начальной стадии может протекать с одновременным появлением экзантемы. Нередко в этот период возникают мелкоточечные пятна при ветрянке. Они предшествуют появлению пузырьков.
Но во многих случаях ветрянка протекает без этих предвестников. Болезнь не сопровождается общими симптомами астении. Иногда первые симптомы ветрянки у детей — изменения на коже и слизистых.
При типичном течении начало ветрянки острое: появление высыпаний сопровождается новой волной гипертермии — температура повышается до 38–38,50 С и сопровождается симптомами интоксикации:
- ознобом;
- потливостью;
- отсутствием аппетита;
- бессонницей;
- рвотой.
На фоне высокой температуры ветрянка у годовалого ребенка может сопровождаться судорогами, потерей сознания.
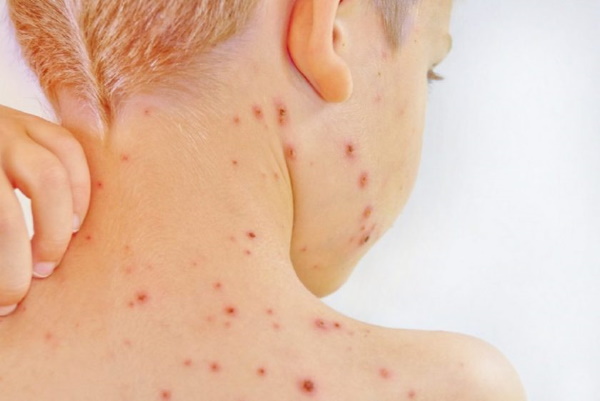
Сыпь при ветрянке у детей имеет характерный пятнисто-везикулезный вид и типичную локализацию.
Она покрывает:
- щеки и волосистую части головы;
- слизистые оболочки языка, щек, неба, реже — гортани, половых органов;
- конъюнктиву глаза.
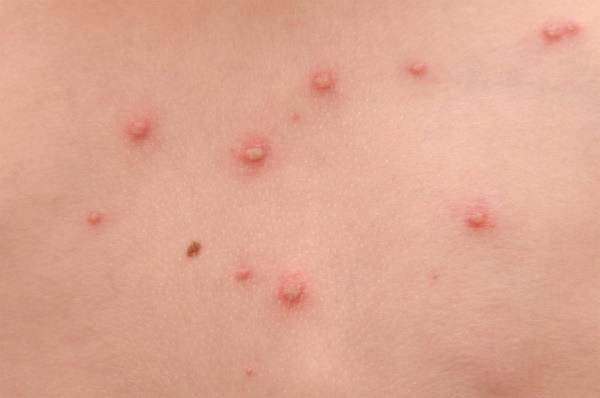
Стадии сыпи при ветрянке:
- Макула – пятно.
- Папула — узелок, располагается выше уровня кожи.
- Везикула — пузырек, заполненный жидкостью.
- Корочка — уплотнение из засохшего содержимого пузырьков.
Превращение папул в везикулы продолжается 2–3 дня. Корочка сохраняется на коже в течение недели.
Процесс высыпаний протекает волнообразно, с появлением новых элементов. Помимо головы и лица, они покрывают конечности. Исключением являются ладони и подошвы.
Определить ветрянку можно, зная, как выглядят прыщи при ветрянке у детей:
- Пятно — изменения на коже воспалительного характера с четкими границами розового или красного цвета.
- Папулы — безболезненные узелки различных размеров, плотности и цвета, выступающие над поверхностью кожи.
- Везикулы — небольшие полости, заполненные бесцветным содержимым, выступают над кожей. При отсутствии внешних воздействий с нарушением их целостности и дальнейшего инфицирования волдыри при ветрянке могут исчезать в короткие сроки.
- Пустулы — гнойные образования, возникающие в результате попадания инфекции в папулу или везикулу.
- Корки — образования, формирующиеся после подсыхания узелковых образований или пузырьков. Цвет их может быть коричневым из-за содержащихся отмерших клеток рогового слоя кожи или красным из-за имеющихся элементов крови. В норме они отпадают самостоятельно. Если этого не происходит, процесс заживления растягивается на длительное время.
- Рубцы — кожные новообразования, формирующиеся в результате механического повреждения папул. Часто происходит инфицирование, и тогда процесс образования рубца затягивается на длительный период времени. Заживление может происходить на протяжении полугода. Рубец становится невидимым, или на его месте остается небольшое углубление.
- Пигментация — остается на коже, если не было повреждений папул или везикул.
Течение ветрянки у детей происходит волнообразно: постоянно появляются новые высыпания, в связи с чем элементы находятся в разной стадии развития. Поэтому понять, что у ребенка ветрянка, иногда бывает сложно из-за разнообразия зудящих высыпаний на коже.
Нередко ветрянка проявляется у детей и взрослых атипично. Выделяют следующие формы заболевания:
- Рудиментарная — протекает как легкая простуда со всеми признаками ОРВИ, отдифференцировать ее очень сложно. Сыпь наблюдается редко, повышения температуры не происходит.
- Геморрагическая — из-за нарушений свертываемости крови появляются множественные кровоизлияния на коже и слизистых оболочках, а также во внутренних органах. Пузырьки заполняются кровью, что затрудняет диагностику.
- Пустулезная — длительно незаживающие пузырьки наполняются гнойным содержимым.
- Гангренозная — в результате повреждения и инфицирования элементов сыпи на начальном этапе их образования формируются пустулы, которые в дальнейшем сливаются с образованием гнойных ран. Это приводит к сепсису, некрозу тканей, летальным исходам.
- Буллезная — везикулы сливаются в огромные пузыри — буллы, регенерация кожи резко замедляется , процесс заживления растягивается на длительное время.
- Висцеральная (генерализованная) — поражаются внутренние органы, инфекция протекает скрыто. Начинается ветрянка у недоношенных детей и младенцев в возрасте до 1 года, когда иммунитет не сформирован. Состояние резко ухудшается в первый день ветрянки. Заболевание развивается молниеносно, поражаются все органы и системы. Плохо поддается лечению, часто заканчивается летально.
Ветрянка у взрослых
Ветрянка у взрослых имеет один основной путь передачи – воздушно-капельный. Они, как и дети, заражаются, находясь в одном помещении с больным.
Инфекция у взрослых отличается некоторыми особенностями. После 16 лет пациенты переносят инфекцию тяжелее, чем дети, поскольку происходит:
- развитие тяжелых осложнений;
- обострение имеющихся хронических заболеваний.
Инкубационный (скрытый) период продолжается примерно 14–21 день. В дальнейшем появляется яркая клиническая картина. От тяжести патологических изменений зависит, сколько длится ветрянка у взрослых.
Выделяют:
- Легкое течение – температура тела не превышает 380С, незначительное количество сыпи исчезает через 2–3 дня.
- Средней степени –— гипертермия до 38,5–390С, сопровождается признаками интоксикации (4–6 дней), сыпь распространяется по всему телу, частично – на слизистых оболочках, сопровождается нестерпимым зудом.
- Тяжелое течение – температура до 400С (10 и более дней) с интенсивной головной болью, тошнотой, рвотой, судорогами, сыпь возникает на коже, поражает все слизистые, включая глазные яблоки.
У пациентов после 50 лет ветряная оспа часто протекает атипично и сопровождается различными осложнениями.
Выделяют несколько форм заболевания:
- Геморрагическая – большое количество пузырьков с кровью, кровоизлияний, гематом, кровоточивость десен, кровь в моче, кале, рвотных массах. Возможен смертельный исход.
- Висцеральная – обильные высыпания на коже и слизистых внутренних органов сопровождаются признаками тяжелой интоксикации.
- Буллезная – буллы (пузыри) с серозной жидкостью после вскрытия образуют длительно незаживающие глубокие раны по всему телу.
- Гангренозная – нагноение папул (узелков) с образованием некроза, температурой до 39–39,50С и выраженной интоксикацией.
С возрастом инфекция протекает тяжелее.
Болезнь осложняется чаще у людей из группы риска:
- беременных;
- курящих;
- с низким иммунитетом;
- с бронхолегочными нарушениями.
Осложнения при беременности:
- в первом триместре – тяжелая патология развития у плода или его гибель;
- в последнем – преждевременные роды или врожденная ветрянка у ребенка.
Подробнее про ветрянку при беременности читайте тут — https://mama66.ru/problemy-beremennih/vetryanka-pri-beremennosti-tyazhelye-posledstviya-detskogo-zabolevaniya
Ветряная оспа также осложняется:
- энцефалитом;
- гепатитом;
- поражением почек;
- артритом;
- сепсисом.
Чтобы избежать развития осложнений, необходимо начинать лечение ветрянки при появлении первых признаков болезни. При необходимости терапия проводится в стационарных условиях. Чтобы не допустить осложнений, помимо медикаментозного воздействия важен общий уход.
К какому врачу обращаться при ветрянке
Начальные этапы ветрянки у детей и взрослых, как правило, очень напоминают простудное заболевание, поскольку протекают с высокой температурой, ознобом, недомоганием. Поэтому многие начинают лечиться самостоятельно. Обращаются к терапевту при отсутствии результатов или резком ухудшении состояния.
Все про ветрянку у детей знают педиатры и инфекционисты. К этим специалистам необходимо обратиться при первых признаках болезни, пока пациент не стал заразным для окружающих. В зависимости от видов ветрянки назначается объем терапии. Она может происходить дома или в стационарных условиях.
Диагностика
При типичном течении заболевания диагностика не представляет трудности. Диагноз ставится на основании:
- жалоб;
- анамнеза заболевания;
- объективного осмотра.
При атипичных формах проводятся лабораторные исследования:
- общеклинический анализ крови;
- биохимические анализы;
- титр антител к вирусу ветрянки.
Лечение ветрянки у детей
Формы ветрянки определяют тактику ее лечения. От того, как быстро появляются прыщи при ветрянке у детей, зависит прогноз лечения и исход самого заболевания. При легком течении типичной формы вылечить ветрянку у ребенка можно на дому под наблюдением педиатра или терапевта без медицинского вмешательства в течение 10 дней. При необходимости назначаются местные средства для снятия зуда.
В тяжелых случаях пациента госпитализируют в инфекционное отделение, где проводится интенсивная терапия.
При высокой температуре назначается постельный режим. Для уменьшения интоксикации прописывается обильное питье.
Лечить ветрянку необходимо комплексно, используя:
- противовирусные препараты — только при тяжелом течении болезни (Ацикловир, Виролекс, Новирин);
- антигистаминные при выраженном зуде кожи (Зиртек, Цетрин, Диазолин);
- НПВП — для снижения температуры (Парацетамол, Ибупрофен, исключение — аспирин, он может вызвать геморрагические осложнения);
- антибиотики — при высоком риске присоединения бактериальной инфекции;
- местное лечение пораженной кожи и слизистых.
Если невозможно уснуть из-за зуда на ночь рекомендуется чай из ромашки и хмеля, настойки пустырника и валерианы (детям готовится слабый раствор).
Обработка кожи
Параллельно с медикаментозной терапией проводится местное лечение ветрянки. Оно заключается в тщательной обработке пораженной кожи.
Анилиновые красители — хорошо подсушивают волдыри, уменьшают зуд, препятствуют присоединению вторичной инфекции:
- бриллиантовый зеленый;
- метиленовый синий;
- Фукорцин (с 12 лет) — сушит мокнущую сыпь быстрее зеленки, предупреждает развитие инфекции при расчесывании мокнущих элементов.
Препараты с оксидом цинка подсушивают, обладают антисептическим действием, охлаждают кожу, снимают зуд;
- цинковая мазь;
- Циндол (болтушка);
- Каламин (лосьон) — подходит даже грудничкам.
Для уменьшения зуда рекомендуются местно:
- крем Ла-кри;
- Ирикар;
- Деласкин.
При выраженном зуде можно использовать для обработки высыпаний глицерин или разведенный уксус.
Чтобы на месте высыпаний не появились оспины, нельзя отрывать корочки.
Гигиена во время ветрянки у ребенка
Чтобы детская ветрянка не распространилась и не осложнилась, нельзя расчесывать везикулы. Родители должны следить, чтобы ребенок не трогал их руками, не чесал. Младенцам нужно надевать специальные рукавички, а болеем старшим детям своевременно стричь коротко ногти.
Рекомендуется при отсутствии высокой температуры и осложнений:
- обтирать здоровые участки тела, а пораженные — смазывать антисептиками;
- или купаться, но в течение всего периода высыпаний не тереть их мочалкой, чтобы не произошло распространения инфекции;
- после купания промокать простыней или полотенцем тело (но не тереть);
- ежедневно менять постельное белье и одежду;
- гулять на свежем воздухе вдали от людей, чтобы не заразить их;
- предоставить больному индивидуальную посуду и гигиенические средства;
- проводить ежедневную влажную уборку в комнате и проветривание.
Питание и образ жизни

Что делать, если заболел ветрянкой:
- соблюдать постельный режим на протяжении 5 дней;
- значительно снизить физические нагрузки и свести их до минимума;
- употреблять большое количество жидкости (компоты, морсы, чистая негазированная вода);
- соблюдать низкоуглеводную диету во избежание распространения высыпаний.
Специальной диеты не требуется, но необходимо исключить:
- острое;
- жареное;
- сильно горячее или холодное.
Рекомендуется еда согласно возрасту, приготовленная на пару, не раздражающая пораженные слизистые ротовой полости и глотки.
Осложнения
Осложнения наблюдаются в 5 случаях болезни из 100. Самое распространенное последствие — рубцы на коже. В основном тяжелые последствия наступают при присоединении вторичной инфекции. Развиваются они у взрослых и детей, но чаще у грудничков до 1 года в связи с несовершенством иммунной системы:
- нагноение сыпи с дальнейшим некрозом, после чего могут остаться глубокие рубцы;
- пневмония;
- энцефалит;
- гангренозное поражение кожи конечности с некрозом и ампутацией в дальнейшем или с развитием сепсиса и смертельным исходом;
- острый стоматит;
- носовые или кожные кровотечения при геморрагической форме болезни.
Профилактика ветрянки
Профилактика ветрянки заключается в соблюдении карантина в детском коллективе при выявлении случая заболевания. Изолируют:
- больного ребенка на 9 дней с момента появления у него сыпи;
- контактировавших с заболевшим — на 21 день.
В последние годы проводится вакцинация (Вариприкс, Окавакс).
После выздоровления необходимо:
- все предметы личной гигиены выбросить;
- постельное белье, одежду, полотенца прокипятить или замочить в дезрастворе для предотвращения распространения инфекции.
Чтобы благополучно справиться с ветряной оспой в любом возрасте, необходимо своевременно обращаться к врачу при первых проявлениях болезни и соблюдать все рекомендации специалиста. В таких случаях прогноз благоприятный, осложнения наблюдаются крайне редко.
Список источников:
- Тимченко В.Н., Сергеева С.А., Булина О.В. и др. Лечение и профилактика ветряной оспы у детей в современных условиях // методические рекомендации – СПб, 2008.
- Тимченко В.Н. Инфекционные болезни у детей // – СПб.: СпецЛит, 2012.
- Тимченко В.Н., Павлова Е.Б., Чернова Т.М. Оценка эффективности и безопасности анаферона детского при лечении ветряной оспы у детей // – Бюллютень экспериментальной биологии и медицины – Т.148, № 8, 2009.
- Чернова Т.М., Тимченко В.Н. Современные аспекты противовирусной терапии ветряной оспы у детей // – Детские инфекции, 2011.
- Мазанкова Л.Н. Ветряная оспа у детей: особенности течения и лечения // – Consilium medicum: Педиатрия. – 2006.
- Лобзина Ю.В. Ветряная оспа в современных условиях. Медицинское пособие // – СПб. 2012.
- Избранные лекции по инфекционной и паразитарной патологии детского возраста / под редакцией з.д.н. РФ, д.м.н. профессора Н.В.Скрипченко // – СПб. – 2013.
- Инфекционные болезни у детей: Учебное пособие / Под ред. В.В. Ивановой. М.: ООО «Медицинское информационное агентство», — 2002. – 928 с. 9. Справочник по инфекционным болезням у детей / под ред. Ю.В. Лобзина // – СПб. СпецЛит. – 2013.